Иммуностимуляция: принятие новой парадигмы лечения хронических заболеваний

Иммуностимуляция: принятие новой парадигмы лечения хронических заболеваний
Вспомните последний раз, когда вы подхватили грипп (вирус). Жар, насморк, боли, боль в горле — что вызывает эти и связанные с ними симптомы? Большинство симптомов гриппа вызваны не только вирусом. Наоборот, они возникают в результате «битвы» между вирусом и иммунной системой человека. Симптомы начинаются тогда, когда иммунная система распознает вирус гриппа и создает воспалительные белки, называемые цитокинами, пытаясь воздействовать на инфицированные клетки. Если инфицированные клетки успешно уничтожаются, то по мере поступления токсинов и обломков клеток в кровоток образуется большее воспаление. Кроме того, могут быть созданы антитела в ответ на эти клетки и вирусные побочные продукты, что опять же приводит к росту воспаления.
У нас нет антивирусных препаратов, способных убить вирус гриппа. Поэтому мы «лечим» болезнь, позволяя иммунной системе «бороться». В большинстве случаев, иммунная система человека «побеждает» с течением времени, и воспаление, вызванное цитокинами, токсинами и антителами, падает. Мы начинаем чувствовать себя лучше и жизнь продолжается.
В некоторых случаях пациенты борются с гриппом с помощью безрецептурных лекарств. К ним относятся Мотрин, NyQuil и антигистаминные препараты. В других случаях врач может назначить стероиды или иммунодепрессанты. Эти лекарства снижают симптомы, но ничего не делают для борьбы с вирусом, вызывающим заболевание. На самом деле, эти лекарства «работают», отключая различные части иммунной реакции человека на вирус. Они «тонизируют» битву между иммунной системой и вирусом, чтобы уменьшить воспаление.
Вышеперечисленные лекарства делают пациентам лучше. Но на самом деле они могут препятствовать восстановлению после гриппа, позволяя вирусу выживать с большей легкостью. Например, канадские исследователи обнаружили (ncbi.nlm.nih.gov/pmc/articles/PMC3906934/), что лекарства против лихорадки подавляют лихорадку у пациентов с гриппом, но также позволяют вирусным частицам гриппа легче распространяться от человека к человеку. Действительно, по оценкам группы, использование лекарств против лихорадки больными гриппом способствует увеличению на 5% общего числа случаев заболевания гриппом и смертности от него.
Несмотря на эти отрицательные результаты, вся наша медицинская система сосредоточена на иммуносупрессивном лечении, которое «сбивает» части иммунной системы с целью подавления симптомов. Пациентам с аутоиммунными заболеваниями регулярно назначаются такие иммуносупрессивные препараты, как преднизон, ритуксимаб или ингибиторы ФНО-альфа. Хумира — TNF-альфа-ингибитор, используемый для лечения артрита и других «аутоиммунных» заболеваний — является «самым продаваемым рецептурным лекарством в мире», цена которого составляет 38 000 долларов США в год на одного пациента.
Почему такой акцент на иммуносупрессивной терапии? Большинство иммуносупрессивных методов лечения были разработаны до ~2004 года, в период, когда человеческий организм считался в значительной степени стерильным. В этих условиях утвердилась «теория аутоиммунных заболеваний». При обнаружении воспаления у пациентов с различными заболеваниями предполагалось, что оно является результатом «сумасшествия» иммунной системы и атаки на ткани человека.
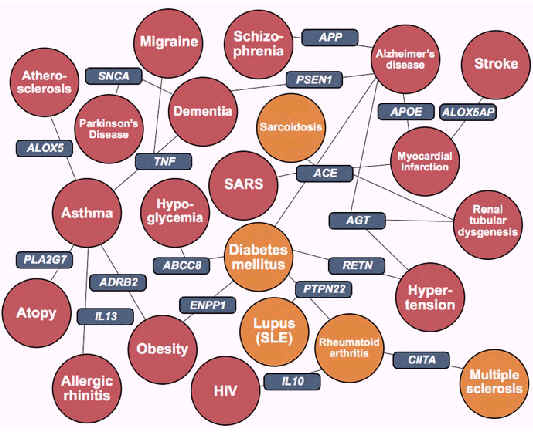
Открытие микробиома человека во многом бросает вызов этой «аутоиммунной» модели заболевания. Теперь мы понимаем, что огромные популяции микробиомов сохраняются в каждом месте человеческого тела — от кишечника, до мозга, плаценты, печени и других. Все большее число «аутоиммунных»/воспалительных заболеваний в настоящее время связано с дисбиозом или дисбалансом этих сообществ микробиомов. Это означает, что при «аутоиммунном заболевании» иммунная система человека может пытаться воздействовать на патогенные микроорганизмы вместо того, чтобы атаковать ткани человека. Действительно, все большее число исследований свидетельствует о том, что «аутоантитела», используемые для диагностики аутоиммунных заболеваний, часто создаются в ответ на целый ряд бактериальных, вирусных и паразитарных инфекций.
Эта растущая связь между инфекцией, » аутоиммунитом » и воспалением помогает объяснить плохие долгосрочные результаты, связанные с иммуносупрессивной терапией. Пациенты, принимающие преднизон или ингибиторы ФНО-альфа, склонны чувствовать себя лучше в краткосрочной перспективе, но рецидив встречается часто и ожидаемо. Каждый рецидив может потребовать более высоких доз иммуносупрессивных препаратов, чтобы добиться удержания симптомов «под контролем». Между тем, пациенты подвергаются большему риску развития второго или третьего воспалительного заболевания и чаще страдают от острых инфекционных заболеваний, таких как туберкулез. Долгосрочные последствия для здоровья, связанные с преднизоном, настолько плохи, что лозунг «до смерти» часто используется (пациенты, которые начинают преднизон, часто требуют все больших и больших доз лекарства, пока они не умрут от основного заболевания).
В связи с этим возникает вопрос: что, если мы будем лечить аутоиммунное заболевание совершенно противоположным образом? Если дисбиоз микроорганизмов способствует развитию аутоиммунного заболевания, то лечение, которое не подавляет иммунную систему, может быть направлено на патогенные микроорганизмы, вызывающие воспаление. Обращаясь к этой инфекционной первопричине воспалительных симптомов, такие методы лечения могут привести к реальному улучшению или даже восстановлению.
Как пациенты с «аутоиммунным заболеванием» или связанными с ним воспалительными заболеваниями могут реагировать на «иммуностимулирующее» или поддерживающее иммунитет лечение? История болезни на рубеже веков дает подсказки. В начале 1900-х годов ртуть использовалась для лечения сифилиса: инфекции, передающейся половым путем и вызываемой бактериями Treponema pallium. Ртуть «намеренно стимулировала иммунный ответ» у пациентов с этой болезнью. Это привело к феномену, известному как реакция Яриша-Херксхеймера (названному в честь исследователей, которые охарактеризовали его).
Поскольку активированная иммунная система нацелилась на Tremponema pallium, последовала “битва”, не слишком отличающаяся от той, что связана с нацеливанием на вирус гриппа. Пациенты страдали временным увеличением симптомов, включая лихорадку, озноб, миалгию и головную боль по мере высвобождения цитокинов и попадания частиц умирающих бактериальных клеток в кровоток. Однако, если пациенты терпели эти симптомы, они обычно «поворачивали за угол», где симптомы ослабевали, поскольку Tremponema pallium постепенно искоренялась.
За 100 лет, прошедших с момента описания реакции Яриша-Херксхеймера при сифилисе, она получила дальнейшее документальное подтверждение у пациентов, проходивших иммуностимулятивную терапию при широком спектре инфекционных заболеваний. Они включают в себя болезнь Лайма, лептоспироз, бруцеллез и туберкулез. Совсем недавно, термин «иммунопатология» был использован вместо Jarisch-Herxhimer для обозначения «системный воспалительный ответ в соответствии с повышенной иммунной активацией».
Иммунная активация и иммунопатология при лечении ВИЧ/СПИДа
За последнее десятилетие были разработаны иммуностимулятивные методы лечения ВИЧ/СПИДа и рака. Эти методы лечения также характеризуются временным усилением симптомов по мере того, как активированная иммунная система пытается бороться с первопричинами воспаления. В настоящее время в центрах лечения ВИЧ/СПИДа проводится высокоактивная антиретровирусная терапия (ВААРТ). Пациенты, получающие ВААРТ, получают коктейль из антиретровирусных препаратов, каждый из которых препятствует способности вируса ВИЧ размножаться и распространяться. До ВААРТ вирус ВИЧ выживает за счет резкого замедления ключевых составляющих иммунного ответа человека, в том числе клеток CD4, которые обычно направлены против возбудителей инфекции. Это означает, что, когда вирус «сдерживает» ВААРТ, иммунная система «просыпается» и выявляет патогенные микроорганизмы, приобретенные в предыдущие периоды иммуносупрессии.
То, что происходит дальше — это форма иммунопатологии. Активированная иммунная система начинает целенаправленно воздействовать на патогенные микроорганизмы, которые она не могла распознать до начала ВААРТ. Пациент начинает испытывать временное нарастание симптомов — от лихорадки, недомогания, неврологической дисфункции. Симптомы со временем ослабевают, так как иммунная система лучше нацелена на ряд ранее не распознанных патогенов. Сообщество, занимающееся вопросами ВИЧ/СПИДа, назвало этот процесс «Синдром воспаления при восстановлении иммунитета», или IRIS.
Ряд известных патогенов связаны с симптомами IRIS: вирусы герпеса, цитомегаловирус, гепатит B и C, M. туберкулеза и Mycobacterium avium среди других. Однако симптомы часто усиливаются несмотря на то, что ни один патогенный микроорганизм не может быть идентифицирован на обычных анализах крови. Это говорит о том, что вновь выявленные микробы, как и многие из тысяч микроорганизмов, недавно обнаруженных в тканях/крови Стэнфордским исследователем Stephen Quake, также становятся мишенью активированной иммунной системы.
Несколько ключевых закономерностей наблюдалось у пациентов, испытывающих ИРИС. Одна из них — «несуществующая» инфекция, которая может распространяться еще в детстве. Скажем, пациент страдал от бактериального менингита в возрасте восьми лет. Микробный менингит может вновь появиться на анализах крови, связанных с IRIS, благодаря обновленному иммунному «нападению» на его присутствие. Это подтверждает тот факт, что патогенные микроорганизмы, приобретенные в течение всей жизни, могут сохраняться в наших сообществах микроорганизмов, где они могут способствовать возникновению хронических симптомов.
Во-вторых, у пациентов с IRIS часто «развиваются» аутоиммунные состояния по мере того, как иммунная система восстанавливается. К ним относятся саркоидоз, сахарный диабет, ревматоидный артрит, волчанка и болезнь Грейвса. Это убедительно свидетельствует о том, что патогенные микроорганизмы, на которые нацелен иммунный ответ IRIS, также вызывают симптомы, связанные с этими сопутствующими состояниями воспалительных заболеваний.
Лечение рака направлено на борьбу с опухолями путем активации иммунной системы.
Последние методы лечения рака также направлены на активизацию иммунной системы. По данным Американского общества по борьбе с раком, эти новые методы иммунотерапии «стимулируют собственную иммунную систему, чтобы она работала усерднее или умнее, чтобы атаковать раковые клетки». Процедуры иммунотерапии рака включают CAR-T-терапию: процедуры, которые удаляют борющиеся с болезнью Т-клетки у пациента, генетически модифицируют их, чтобы они могли лучше распознавать и атаковать опухолевые клетки, а затем добавляют активированные клетки обратно в кровь пациента.
Реакция на иммунотерапию CAR-T приводит к серьезной иммунопатологии. Почти у всех пациентов, проходящих лечение препаратами CAR-T, наблюдается рост симптомов, вызванный так называемым цитокиновым штормовым синдромом или CSS. Как подразумевается под этим названием, CSS приводит к тому, что иммунная система «борется» между активированными Т-клетками и раковыми клетками, в результате чего в кровоток выделяется огромное количество воспалительных цитокинов. Возникающие симптомы характеризуются высокой температурой, а в более тяжелых случаях — почечной недостаточностью, легочной недостаточностью и измененным психическим состоянием. Иногда CSS настолько сильны, что пациенты умирают от реакции. Однако и в этом случае, если пациенты переносят/выдерживают лечение, они часто переходят в состояние ремиссии или выздоровления.
Факторы, влияющие на CSS, обсуждаются раковым сообществом. Исследователи, более тесно знакомые с понятием иммунопатологии, рассматривают CSS как «целенаправленный» эффект Т-клеточной терапии ЦАР, т.е. ее присутствие свидетельствует о том, что активные Т-клетки находятся в рабочем состоянии в организме». В других случаях, однако, CSS описывается как плохо изученный «побочный эффект» иммунотерапии. Например, газета Washington Post недавно опубликовала статью о CSS под названием: «Новые методы лечения рака имеют сбивающие с толку побочные эффекты»
Эта точка зрения «побочных эффектов» не учитывает растущий объем исследований, связывающих рак с инфекцией. Например, «драматические, постоянные изменения в микробиоме» были непосредственной причиной развития опухоли в модели рака толстой кишки. В другом исследовании были обнаружены значительно измененные популяции микробиомов в тканях опухолей молочной железы человека. Этот дисбаланс был соотнесен со снижением экспрессии ключевых генов антибактериального ответа. Было показано, что даже сигнальные пептиды, созданные бактериями, непосредственно индуцируют образование опухоли.
Из этого следует, что CSS может быть, по крайней мере частично, результатом иммунного ответа на зараженные опухолевые клетки. Иммунотерапия может также быть направлена на патогенные микроорганизмы, контролирующие развитие опухоли, путем изменения активности метаболических путей человека. В этом случае CSS может быть раковым эквивалентом IRIS при ВИЧ/СПИДе. Это подтверждается примерами из истории болезни, показывающими, что у некоторых онкологических пациентов, проходящих иммунотерапию, также развиваются «новые» аутоиммунные/воспалительные заболевания.
Например, газета Washington post описывая реакцию пациентки по имени Диана Легг на иммунотерапию рака, утверждает: «Ее терапия отбросила рак назад, и она рада, что она его получила». Но препарат также дал ей «почти все «itis», которые вы можете получить: артритоподобные боли в суставах, воспаление легких, называемое пневмонитом, и воспаление печени, граничащее с гепатитом, В дополнение к увеиту.”
Неужели иммунотерапия действительно «вызвала» у Легг эти новые заболевания? Или, как и в случае с IRIS, эти заболевания возникли из-за «разоблачения» болезнетворных микроорганизмов, приобретенных в более ранние периоды болезни? Стоит также отметить, что пациенты, проходящие иммунотерапию, часто страдают «новыми» бактериальными, грибковыми и вирусными инфекциями. В одном из исследований было выявлено 43 инфекции у 30 человек, проходящих иммунотерапию в первый месяц лечения, при этом инфекции у двух пациентов стали причиной смерти.
Необходимы дополнительные исследования для выяснения того, как эти инфекции коррелируют с CSS. Чтобы двигаться дальше, исследователи, разрабатывающие методы иммунотерапии, должны быть обучены понимать сложность и протяженность микробиома человека, способного вызывать воспаление. Это представляет собой сложную задачу, поскольку в настоящее время между сообществами, занимающимися иммунотерапией и исследованиями микробиома, не налажена должная связь.
Управление CSS при раке и IRIS при ВИЧ/СПИДе также является большой проблемой для врачей, проводящих иммуностимулирующую терапию. Большинство врачей не обучены рассматривать микробиомы за пределами кишечника. Их также не учат понимать общую концепцию иммунопатологии. Действительно, паллиативная медицина приобрела такое развитие, что ранние испытания иммунотерапии рака даже не предвосхищали ответа CSS. В этой статье New York Times, озаглавленной «Когда испытания лекарств идут ужасно неправильно», описывается тестирование ранней иммунотерапии (TGN1412). После вливания TGN1412 все шесть добровольцев, проводивших испытания на людях, столкнулись с CSS, что привело к «угрожающим жизни заболеваниям, связанным с отказом многих органов». Согласно «Таймс», «излияние токсичных молекул при активации Т-клеток… нельзя было предсказать по результатам предыдущих исследований на животных с использованием препарата».
Врачи также страдают от отсутствия твердых рекомендаций по иммунопатологическому лечению. Как пишет Washington Post, «многие врачи не в курсе, как обнаружить и справиться с иммунной системой, возбужденной иммунотерапией». В тяжелых случаях как CSS, так и IRIS, врачи вынуждены назначать антибиотики и антивирусные препараты, чтобы справиться с симптомами, связанными с инфекцией. Однако эти препараты убивают лишь малую часть бактерий и вирусов, способных вызывать симптомы. Это заставляет многих врачей «приглушить» симптомы с помощью кортикостероидов или других иммунодепрессантов, использование которых в первую очередь противопоставляет точку лечения.
Для того, чтобы иммуностимулирующая терапия действительно увенчалась успехом, медицина должна будет принять совершенно новую парадигму. Лекарственные компании будут направлять свою энергию на разработку новых антивирусных препаратов, антибиотиков или антибиотических альтернатив. Они будут пытаться разрабатывать паллиативные препараты, которые помогают облегчить симптомы, не разрушая иммунную реакцию. В качестве приоритетных будут выбраны тесты, которые лучше выявляют и характеризуют патогенные микроорганизмы. Врачи и разработчики лекарств будут включать знания о микробиоме во все методы лечения.
Успех иммуностимулирующих терапий также зависит от готовности институциональных наблюдательных советов (IRB) принять иммунопатологию. IRB принимают решение о том, разрешено ли пациентам проходить конкретные испытания лекарственных средств. В настоящее время многие IRB не желают позволять пациентам с «аутоиммунными заболеваниями» или несмертельными воспалительными заболеваниями тестировать иммуностимулирующую терапию. Это основано на менталитете «не навреди», который не поддерживает увеличение симптомов в стремлении улучшить здоровье в долгосрочной перспективе.
Эти советчики IRB, возможно, не понимают, что большинство пациентов с «аутоиммунными заболеваниями» или несмертельными воспалительными заболеваниями более чем готовы чувствовать себя временно (даже в течение многих лет) хуже, если им предлагают надежду на реальное долгосрочное улучшение. Серьезное «аутоиммунное/воспалительное заболевание» может ощущаться как живая смерть. Например, пациентка по имени Анна Ортегрен недавно покончила жизнь самоубийством после нескольких десятилетий страданий от нейроиммунного заболевания ME/CFS. В письме, написанном перед смертью, она заявила: «Очень важным фактором [при выборе смерти] является отсутствие реальной надежды на облегчение в будущем». Человек может вынести много страданий, пока это ограничено во времени». Но сочетание огромных страданий и отсутствия рациональной надежды на ремиссию или выздоровление является разрушительным».
Это приводит к окончательному выводу: самая большая надежда на иммуностимуляцию при ЛЮБОЙ болезни зависит от возможности начать лечение на ранней стадии или в профилактическом порядке. Медицина должна научиться поддерживать иммунную систему ДО того, как патогенные микроорганизмы выведут микробиом из равновесия. «Возвращение» иммунной системы после многих лет пренебрежения неизбежно приводит к тяжелым симптомам и осложнениям. Например, тяжесть ХСС при раке напрямую связана с опухолевой нагрузкой пациентов (пациенты с меньшим количеством опухолей и меньшими размерами испытывают меньшее количество ХСС). Напротив, иммунопатология на ранней стадии заболевания может быть легко поддается лечению и переносится.
Поэтому у меня есть новое видение: В этом видении медицина уважает и поддерживает иммунную систему с первых дней жизни (даже в утробе матери). Здоровье микробиома является краеугольным камнем новых терапий, при этом лечение назначается при первых признаках симптомов. Новые лекарства, направленные против патогенных бактерий, вирусов и грибков, занимают центральное место в терапии. Потребность в иммунодепрессивных препаратах при хронических воспалительных заболеваниях падает… до такой степени, что в один прекрасный день они в значительной степени рассматриваются как неудавшийся пережиток прошлого медицины.